ヘルスケアに関するコラム
2026年4月27日
突然死の主な原因とは?心臓・不整脈・睡眠との関係を解説
「突然死」と聞くと、まったく前触れなく起こる、避けようのない出来事のように感じるかもしれません。
ただ、実際には突然死の背景に心臓の病気、不整脈、睡眠時無呼吸症候群(SAS)、生活習慣病などが関わっていることがあります。特に日本心臓財団は、心臓突然死を「突然の心機能破綻により、発症1時間以内に死に至る場合」と説明しており、原因として心停止や発作性心室細動、急性冠症候群などを挙げています。
この記事では、突然死の主な原因を大きく整理したうえで、心臓・不整脈・睡眠との関係をわかりやすく解説します。
突然死とは?まず知っておきたい基本
突然死は、広くは予期しない自然死を指して使われます。東京都保健医療局の解説では、突然死は「急性症状の発現後24時間以内の死亡で、外因死を除いた自然死」と説明されています。いっぽうで日本心臓財団の「心臓突然死」は、心臓が原因で、発症1時間以内に死に至るケースを指しています。つまり、突然死には広い意味と、心臓に絞った意味があります。
この違いを知っておくと、検索で見かける情報を整理しやすくなります。
今回の記事では、特に突然死の中で重要な「心臓突然死」を中心に見ていきます。
突然死の主な原因で重要なのは「心臓突然死」
突然死の原因はひとつではありません。
脳出血やくも膜下出血、大動脈解離、肺塞栓などでも急変は起こりますが、東京都保健医療局は突然死の中で最も多いのは急性心臓死と整理しています。さらに同ページでは、その大半が虚血性心疾患だと説明しています。
虚血性心疾患とは、心臓の筋肉に十分な血液が届かなくなる病気の総称です。
代表的なのは狭心症や心筋梗塞です。心臓の血管が狭くなったり詰まったりすると、胸痛や胸の圧迫感が出ることがありますが、短時間で急変して意識を失うケースもあります。東京都保健医療局は、仕事中や歩行中だけでなく、安静時や就寝中、排便の前後にも急変が起こりうると説明しています。
つまり、「突然死」は完全に別世界の話ではなく、心臓の血流障害や危険な不整脈の延長線上で起こることがあるということです。
不整脈と突然死はどう関係する?
不整脈とは、心臓のリズムが乱れた状態の総称です。日本心臓財団は、不整脈を病名ではなく、心臓のリズム異常の総称と説明していて、期外収縮、頻脈、徐脈などが含まれるとしています。中には治療が不要なものもありますが、命に関わる危険な不整脈もあります。
特に重要なのが心室細動です。日本心臓財団は、心室細動になると心室が血液を送り出せなくなり、心停止状態になると説明しています。そして、心臓が原因の突然死の多くは心室細動を起こしているとしています。
一方で、心房細動は少し位置づけが違います。心房細動は、心房がばらばらに震え、脈が不規則になる不整脈です。国立循環器病研究センターや日本心臓財団は、心房細動そのものが直ちに突然死を起こすことは多くない一方で、脳梗塞や心不全のリスクがあるため、放置しないことが大切だとしています。
つまり、不整脈といっても全部が同じ危険度ではありません。
突然死と強く関係するのは、主に致死性の心室性不整脈です。
睡眠と突然死は関係ある?
あります。
特に注目したいのが睡眠時無呼吸症候群(SAS)です。国立循環器病研究センターは、SASについて、高血圧、虚血性心疾患、不整脈、脳血管障害、大動脈解離、糖尿病などとの関連が明らかになってきたと説明しています。循環器の分野でも重要な疾患として位置づけられています。
睡眠生理検査の説明でも、SASは寝ている間に10秒以上呼吸が止まることを繰り返す病気で、大きないびき、日中の強い眠気、夜中に何度も目が覚めるといった症状があるとされています。そして、不整脈や心筋梗塞などの循環器疾患リスクが高くなることも示されています。
ここが睡眠のこわいところです。
昼間の胸痛や動悸なら自分で気づきやすいですが、睡眠中の無呼吸や脈の乱れは、自分では気づきにくいことがあります。
「寝ているだけ」と思っていた時間帯に、心臓へ負担がかかっていることもあります。
突然死リスクが高まりやすい人の特徴
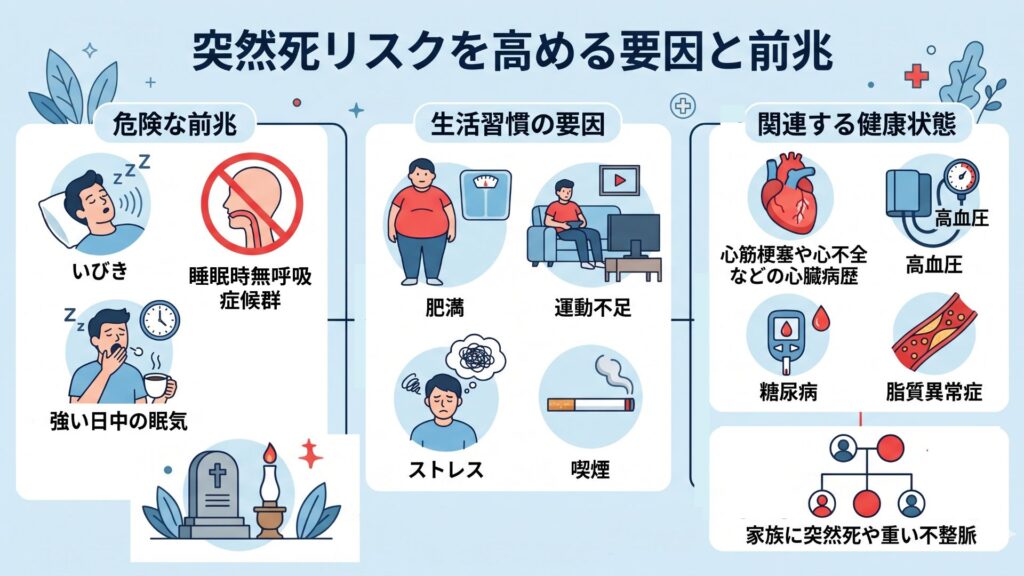
突然死の背景には、いくつかの共通するリスク因子があります。
東京都保健医療局は、虚血性心疾患の三大危険因子として高血圧、糖尿病、高脂血症(脂質異常)を挙げ、さらに喫煙、肥満、食事、運動不足、ストレスが加わると説明しています。
Boston Scientificの解説では、心臓突然死のリスク因子として、以前に心臓発作を起こしたことがある、心筋のポンプ機能が低下している、心室の調律が速い、家族に心臓突然死で亡くなった人がいるなどが挙げられています。
つまり、次のような人は、突然死という言葉を必要以上に怖がるより、自分のリスクを客観的に把握することが大切です。
- 高血圧、糖尿病、脂質異常症がある
- 喫煙、肥満、運動不足、強いストレスがある
- 心筋梗塞や心不全などの心臓病歴がある
- 家族に突然死や重い不整脈の人がいる
- いびき、無呼吸、強い日中の眠気がある
受診を考えたいサイン
突然死を完全に予知することはできません。
ただし、受診を考えたいサインはあります。
東京都保健医療局は、虚血性心疾患の典型症状として、胸痛や胸の圧迫感、肩から上腕にかけての痛み、悪心・嘔吐、下顎痛、歯痛、高齢者では腹痛や腹部不快感などを挙げています。発汗が強くなることもあるとしています。
また、国立循環器病研究センターや上位記事群が共通して重視しているのは、次のようなサインです。
- 失神、意識消失
- 強いめまい
- 胸の痛みや圧迫感
- 動悸や脈の乱れ
- 息切れ
- 運動中や睡眠中に起こる異常感覚
これらがある場合、「一時的だから大丈夫」と流さないことが大切です。
特に、失神は危険な不整脈の手がかりになることがあります。
突然死を防ぐためにできること
いちばん大切なのは、健康診断や再検査の指摘を放置しないことです。
東京都保健医療局も、突然死予防として定期健康診断を必ず受けること、30歳以上では年に数回は血圧測定をすること、禁煙、肥満予防、十分な睡眠、ストレスを避けることなどを挙げています。
また、国立循環器病研究センターの不整脈科では、診断法として24時間〜1週間のホルター心電図、運動負荷心電図、電気生理学的検査などを挙げています。
不整脈はその場で出ていないと見つからないこともあるため、長時間の記録が役立つ場面があります。
睡眠が気になる場合は、SASのスクリーニングや睡眠検査も意味があります。国立循環器病研究センターのSAS外来では、自宅での簡易検査や、必要に応じたPSG検査が行われています。
ホーム心臓ドックproは、自宅で小型心電計を胸に貼り、9時間~24時間の長時間心電図を記録して、医療従事者の解析レポートを受け取れるサービスです。同時に、睡眠時無呼吸症候群(SAS)の傾向、睡眠の質、ストレスの兆候もチェック検査できます。
病院に行く時間が取れない、自宅でコスパ良く検査したいという方はぜひチェックしてみてください。
ただし、胸の強い痛み、失神、強い息苦しさなどがある場合は、自宅での記録よりも先に、医療機関を受診してください。
最後に:まずは「見えないリスクを見える化する」
突然死は、もちろん誰にでも起こるものではありません。
でも、心臓・不整脈・睡眠の問題が重なると、リスクは高くなります。
そして厄介なのは、症状がはっきりしないまま進むことがある点です。
だからこそ、「怖い話」として終わらせるより、
自分の心臓や睡眠の状態を知ることが大切です。
気になる人にとっては、ホーム心臓ドックproのように、自宅で小型心電計を装着して長時間の心電図を記録し、専門家の解析レポートを受け取れる方法もあります。社内資料では、睡眠・ストレス・SASの見える化にも対応し、受診前の相談材料づくりに使いやすい形で整理されています。
診断や治療の代わりではありませんが、まず状態を整理したい人の選択肢のひとつとして、最後に知っておくと役立ちます。
参考元
日本心臓財団「心臓突然死」
https://www.jhf.or.jp/check/term/word_s/sdc/
日本心臓財団「不整脈とは」
https://www.jhf.or.jp/check/opinion/category/c1/
国立循環器病研究センター「不整脈科」
https://www.ncvc.go.jp/hospital/section/cvm/arrhythmia/
国立循環器病研究センター「睡眠時無呼吸外来」
https://www.ncvc.go.jp/hospital/section/sas/
本記事の医療情報の作成・確認体制・監修
本記事は、心疾患・循環器領域の医療機器メーカーである株式会社ココロミルが運営しています。
内容は、社内の編集チームが作成し、公開前に薬事・品質管理チームが確認しています。
内容確認:株式会社ココロミル 薬事・品質管理チーム
- 薬機法担当/医療機器最高技術責任者(CTO)
総括製造販売責任者・安全管理責任者・管理責任者:岡庭 貴志 - 製造販売業管理監督者:林 大貴
- 国内品質業務運営責任者:深澤 悠祐
- 製造業責任技術者:塩見 百合恵
薬機法・医療広告ガイドラインに配慮し、誤解を招く表現がないようチェックを行っています。
参考にしている主な情報源
本記事の内容は、次のような信頼できる情報を参考にしています。
- 厚生労働省など行政機関の資料・統計・ガイドライン
- 日本循環器学会などの学会が公表する診療ガイドライン・声明
- ピアレビューを経た医学・科学論文
- 大学・公的研究機関の研究成果 など
必要に応じて内容を見直し、重要な更新があれば記事を改訂します。
情報のご利用にあたって
本記事は、心疾患・循環器疾患などに関する一般的な情報提供・啓発を目的としており、
特定の方の診断や治療方針の決定、医療行為の代わりにはなりません。
胸の症状や動悸、不整脈を指摘されたことがある方、体調に不安のある方は、
この記事だけで判断せず、必ず医師・医療機関にご相談ください。
本記事をもとに、自己判断で受診を控えたり、治療・服薬を中止・変更することはお控えください。



