ヘルスケアに関するコラム
2026年5月1日
30代で突然死する人の共通点|前兆・原因・予防策を徹底解説
30代は、仕事でも家庭でも責任が増えやすく、睡眠不足やストレス、生活習慣の乱れが積み重なりやすい年代です。
一方で、「まだ若いから突然死なんて関係ない」と自然と思っている方がほとんどだと思います。
しかし、突然死は決して高齢者だけでなく、30代でも心臓や血管のトラブルによる突然死は起こり得ます。
特に注意が必要なのは、「自覚症状がほとんどないまま進行するケース」があることです。
この記事では、30代で突然死する人に共通する特徴、主な原因、見逃したくない前兆、そして今からできる予防策について、心電図開発の医療メーカーがわかりやすく解説します。
30代の突然死における3つの重要ポイント
- 共通点: 高血圧や脂質異常症の放置、慢性的な睡眠不足、強いストレスが重なっている。
- 原因: 30代では心筋梗塞のほか、健康診断で見つかりにくい「致死性不整脈」や「遺伝性疾患」が背景にあることが多い。
- 対策: 一般的な健診結果のみで安心せず、家族歴がある場合や自覚症状がある場合は詳細な心電図解析を検討すべき。
統計から見る30代の実態
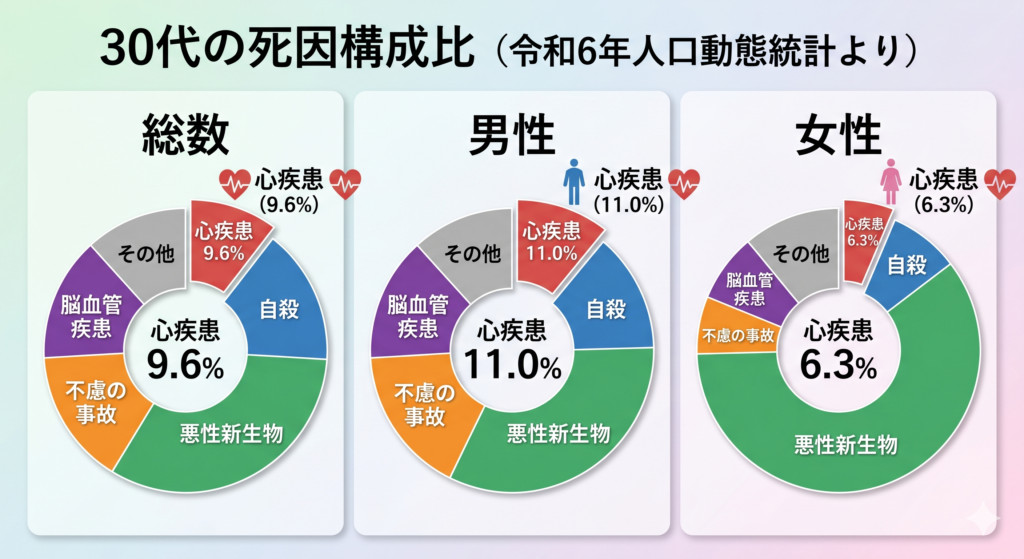
「30代で突然死なんて、ごく稀なケースだろう」 そう思っている方は多いかもしれません。しかし、厚生労働省の最新の統計データ(令和6年人口動態統計)を見ると、決して無視できない現実が浮き彫りになります。
30代(30-39歳)の死因構成比において、心疾患は「自殺」「悪性新生物(がん)」に次いで高い割合を占めています。
具体的なデータ(※1)では、30代男性の死因の約9.6%(10人に1人近く)、30代女性では約6.3%が心疾患によるものです(図1)。
高齢者に比べれば母数は少ないものの、30代は働き盛りであり、生活習慣病のリスク(高血圧、脂質異常症など)が自覚症状のないまま進行し始める時期です。その「隠れたリスク」が、ストレスや過労をきっかけに、突然死として現れることがあります。
30代の突然死は、決して高齢者だけの問題ではなく、「誰もが持っている潜在的なリスク」として認識する必要があるのです。
※1:令和6年 人口動態統計(概数) 第7表より「心疾患(高血圧性を除く)」の割合を算出。
30代でも突然死は起こるのか?まず知っておきたい基礎知識
突然死とは
突然死とは、健康に見えていた人が、急な発症から短時間(一般的には24時間以内)で亡くなるケースを指します。
原因はさまざまですが、その多くは心臓や血管の異常によるものです。
突然死の多くは心臓が関係する
突然死の中でも特に多いのが、「心臓突然死」です。
これは、不整脈や心筋梗塞などによって心臓が正常に働かなくなり、急激に命に関わる状態になることを指します。
30代では発症頻度自体は高齢者より低いものの、
- 不整脈
- 心筋梗塞
- 心筋症(心臓の筋肉の病気)
などが原因となるケースが報告されています。
突然死については以下の記事もご参考ください。
30代で突然死する人に共通する6つの特徴

1. 高血圧・脂質異常症・高血糖を放置している
30代は生活習慣病の“入口”に入りやすい年代です。
- 血圧が高め
- コレステロールが高い
- 血糖値がやや高い
といった状態を「まだ大丈夫」と放置してしまうと、動脈硬化が進み、心筋梗塞などのリスクが高まります。
2. 喫煙習慣がある
喫煙は血管に大きなダメージを与え、動脈硬化を進める要因の一つです。
特に30代は喫煙歴が積み重なり始める時期であり、心筋梗塞や不整脈のリスクを押し上げる可能性があります。
3. 睡眠不足や過労が続いてい
仕事や育児で忙しい30代は、慢性的な睡眠不足に陥りやすい傾向があります。
睡眠不足は
- 血圧上昇
- 自律神経の乱れ
- 心拍数の増加
などを引き起こし、心臓への負担を増やします。
4. 強いストレスを抱えている
ストレスは見えにくいリスクですが、心臓には大きな影響を与えます。
慢性的なストレスは
- 血圧の上昇
- 心拍の乱れ
- 血管の収縮
などを引き起こし、心筋梗塞や不整脈の引き金になることがあります。
5. 家族歴があるのに気にしていない
両親や兄弟に
- 心筋梗塞
- 不整脈
- 突然死
の既往がある場合、自身のリスクも高まる可能性があります。
しかし、30代ではこの点を意識している人は多くありません。
6. 健康診断で異常なしと言われて安心している
実はここが非常に重要なポイントです。
一般的な健康診断では、
- 一時的な不整脈
- 心臓の構造異常
- 冠動脈(心臓の血管)の状態
などを十分に把握できない場合があります。
そのため、「異常なし=完全に安心」とは言い切れないのが現実です。
30代の突然死で多い主な原因
心筋梗塞
心筋梗塞は、心臓の血管が詰まり、心臓の筋肉が壊死する病気です。
主な症状は
- 強い胸の痛み
- 圧迫感
- 冷や汗
- 吐き気
などですが、無症状に近いケースもあります。
致死性不整脈
心室細動などの致死性不整脈は、突然意識を失う原因になります。
- 動悸
- 失神
- めまい
といった症状が前兆として現れることもあります。
心筋症・遺伝性不整脈
若年層では、
- 心筋症
- ブルガダ症候群などの遺伝性不整脈
が突然死の原因になることもあります。
これらは自覚症状が乏しく、見逃されやすいのが特徴です。
30代が意識すべき「突然死の前兆」セルフチェックリスト
以下の症状に一つでも心当たりがある場合は、体が発しているSOSかもしれません。「疲れているだけ」と後回しにせず、早めに循環器内科を受診してください。以下のような症状がある場合は注意が必要です。
- [ ] 胸の違和感・痛み: 胸が締め付けられる、圧迫感がある、数分でおさまる痛みが繰り返す
- [ ] 動悸・脈の乱れ: 突然ドクドクと脈が速くなる、脈が飛ぶ感じがする、安静にしているのに鼓動を強く感じる
- [ ] 一過性の失神: 目の前が真っ暗になったことがある、一瞬意識を失った(または倒れそうになった)
- [ ] 強い息切れ: 以前は平気だった階段や坂道で、異常に息が切れるようになった
- [ ] 原因不明のめまい・ふらつき: 立ちくらみのような症状が頻繁に起こる
- [ ] 冷や汗を伴う不快感: 胸の症状と一緒に、冷や汗や吐き気が現れる
※特に「失神」や「意識が遠のく感覚」は、致死性不整脈の重要なサインである可能性が高いです。
30代で突然死を防ぐためにできること
生活習慣病を放置しない
健康診断で「軽度」と言われた異常でも、放置せずに改善することが重要です。
禁煙・睡眠確保・ストレス管理
- 禁煙
- 睡眠時間の確保
- ストレスのコントロール
これらはシンプルですが、最も効果的な予防策です。
家族歴があるなら早めに相談する
家族に心疾患の既往がある場合は、自分もリスクがある前提で考えることが大切です。
健診だけで安心せず、必要に応じて追加評価を考える
一般的な健康診断だけでは見えないリスクもあります。
- 心電図の再検査
- 心臓の詳細な評価
- 日常データのモニタリング
など、「気づく機会」を持つことが重要です。
そして、「健康診断で異常なしだったから大丈夫」
そう思っていても、心臓のリスクは見えにくいことがあります。
ココロミルでは、自宅で心電図検査ができる解析サービスを提供しており、忙しい30代が異常の兆候にいち早く気づけるためのサポートを行っています。
⇒自分の状態を知りたい方はこちら
20代、40~50代の年代別の突然死については以下の記事も参考にしてください。
20代で突然死する人の共通点とは
40代50代で突然死する人の共通点とは
30代の突然死はリスクを把握し意識した生活を心がけることで防げる
30代の突然死は決して多いものではありませんが、確実に起こり得る現実です。
特に
- 生活習慣の乱れ
- ストレスや睡眠不足
- 家族歴
- 見えにくい心臓リスク
が重なることで、リスクは高まります。
そして最も重要なのは、「気づかないまま進行するケースがある」ことです。
だからこそ、 何もない今のうちに、自分の状態を知ることが、将来のリスクを下げる一番の対策になります。
30代の突然死に関するよくある質問(FAQ)
Q. 30代で突然死する確率はどのくらいですか?
A. 高齢者に比べれば頻度は低いものの、日本では年間約7.9万人(全年代)が心臓突然死で亡くなっており、30代でも働き盛りの男性を中心に一定数発生しています。生活習慣病の低年齢化により、リスクは決して他人事ではありません。
Q. 健康診断の心電図が「異常なし」なら安心してもいいですか?
A. 一般的な心電図検査は「安静時のわずか10秒間」を記録するものです。突然死の原因となる不整脈は、睡眠中や仕事中のストレスがかかった瞬間に突発的に起こることが多いため、健診だけで「100%安心」と判断するのは危険です。
Q. 家族に心臓病の人がいると、突然死のリスクは上がりますか?
A. はい。一部の不整脈(ブルガダ症候群など)や心筋症には遺伝的な要因が関わっている場合があります。血縁者に心疾患や若くして亡くなった方がいる場合は、一度専門的な検査を受けることを強く推奨します。
Q. ストレスだけで突然死することはありますか?
A. 過度なストレスや睡眠不足は、自律神経を乱し、血圧を急上昇させます。これが引き金(トリガー)となって、潜在的に持っていた心臓の疾患が発症し、突然死を招くケースは少なくありません。
Q. どのような検査を受ければ、隠れたリスクを見つけられますか?
A. 24時間以上の心電図を記録する「ホルター心電図」や、より長期間(数日間)の計測が可能な家庭用心電図解析サービス(ココロミルなど)が有効です。日常生活の中での心臓の動きを可視化することで、健診で見逃される異常を発見しやすくなります。
参考文献
- 日本循環器学会(心臓突然死)
https://www.j-circ.or.jp/topics/%E3%80%8C%E5%BF%83%E8%87%93%E7%AA%81%E7%84%B6%E6%AD%BB%E3%82%92%E6%B8%9B%E3%82%89%E3%81%99%E3%81%9F%E3%82%81%E3%81%AE%E5%8F%96%E3%82%8A%E7%B5%84%E3%81%BF%E3%81%AB%E9%96%A2%E3%81%99%E3%82%8B%E3%82%B9/ - 厚労省(突然死と心臓疾患)
https://www.mhlw.go.jp/content/10601000/000838279.pdf - 国立循環器病研究センター
https://www.ncvc.go.jp/coronary2/disease/acute_myocardial/index.html - 厚労省 健康づくりのための睡眠指針
https://www.mhlw.go.jp/content/10904750/001151836.pdf - e-ヘルスネット(心筋梗塞)
https://kennet.mhlw.go.jp/information/information/heart/k-05-003.html
本記事の医療情報の作成・確認体制・監修
本記事は、心疾患・循環器領域の医療機器メーカーである株式会社ココロミルが運営しています。
内容は、社内の編集チームが作成し、公開前に薬事・品質管理チームが確認しています。
内容確認:株式会社ココロミル 薬事・品質管理チーム
- 薬機法担当/医療機器最高技術責任者(CTO)
総括製造販売責任者・安全管理責任者・管理責任者:岡庭 貴志 - 製造販売業管理監督者:林 大貴
- 国内品質業務運営責任者:深澤 悠祐
- 製造業責任技術者:白築 直樹
薬機法・医療広告ガイドラインに配慮し、誤解を招く表現がないようチェックを行っています。
参考にしている主な情報源
本記事の内容は、次のような信頼できる情報を参考にしています。
- 厚生労働省など行政機関の資料・統計・ガイドライン
- 日本循環器学会などの学会が公表する診療ガイドライン・声明
- ピアレビューを経た医学・科学論文
- 大学・公的研究機関の研究成果 など
必要に応じて内容を見直し、重要な更新があれば記事を改訂します。
情報のご利用にあたって
本記事は、心疾患・循環器疾患などに関する一般的な情報提供・啓発を目的としており、
特定の方の診断や治療方針の決定、医療行為の代わりにはなりません。
胸の症状や動悸、不整脈を指摘されたことがある方、体調に不安のある方は、
この記事だけで判断せず、必ず医師・医療機関にご相談ください。
本記事をもとに、自己判断で受診を控えたり、治療・服薬を中止・変更することはお控えください。



