ヘルスケアに関するコラム
2026年4月27日
CPAPを使っていても突然死は起こる?考えたいリスクとは
「CPAPを使っているのに、突然死が心配」
「睡眠時無呼吸症候群があると、不整脈や心臓に悪いの?」
「CPAPをつけていれば、もう安心していいの?」
こうした不安を持つ人は少なくありません。
まず大前提として、CPAPが突然死を起こすわけではありません。
本当に問題になるのは、睡眠時無呼吸症候群(SAS)を放置することです。SASは、睡眠中の無呼吸や低呼吸をくり返す病気で、高血圧、心筋梗塞、脳卒中、不整脈などのリスクを高めることが知られています。日本呼吸器学会は、SASでは高血圧・脳卒中・心筋梗塞の危険性が約3〜4倍、重症例では心血管系疾患の危険性が約5倍になると説明しています。国立循環器病研究センターも、SASは不整脈を含む循環器疾患の重要なリスクファクターだと位置づけています。
この記事では、CPAPと突然死の関係を、詳しく解説します。
突然死については以下のコラムでも詳しく説明しています。
突然死の主な原因とは?心臓・不整脈・睡眠との関係を解説
そもそも睡眠時無呼吸症候群(SAS)とは
SASは、眠っている間に呼吸が止まったり浅くなったりする病気です。日本呼吸器学会は、1時間あたりの無呼吸低呼吸指数(AHI)で重症度を分け、5〜15を軽症、15〜30を中等症、30以上を重症としています。代表的な症状は、大きないびき、日中の強い眠気、起床時の頭痛、夜中に何度も目が覚めることなどです。国立循環器病研究センターの睡眠生理検査の説明でも、日中の強い眠気、習慣性の大きないびき、夜中に何度も目が覚める場合はSASの可能性があるとされています。
ただし、SASは本人が気づきにくいのが特徴です。
「いびきがあるだけ」「少し疲れやすいだけ」と思って、長く放置されることがあります。ですが、その間にも心臓や血管への負担は積み重なっていきます。
CPAPはどんな治療?
CPAPは、持続陽圧呼吸療法です。
寝るときにマスクをつけて、機械から圧力をかけた空気を送り、睡眠中に狭くなる気道を広げて無呼吸を防ぐ治療です。日本呼吸器学会は、CPAPを中等症〜重症の閉塞性睡眠時無呼吸症候群の標準的治療としています。
つまり、CPAPは単に「いびきを減らす機械」ではありません。
睡眠中の低酸素や覚醒を減らし、心臓や血管にかかる負担を下げるための治療といえます。
CPAPで突然死リスクは下がる?
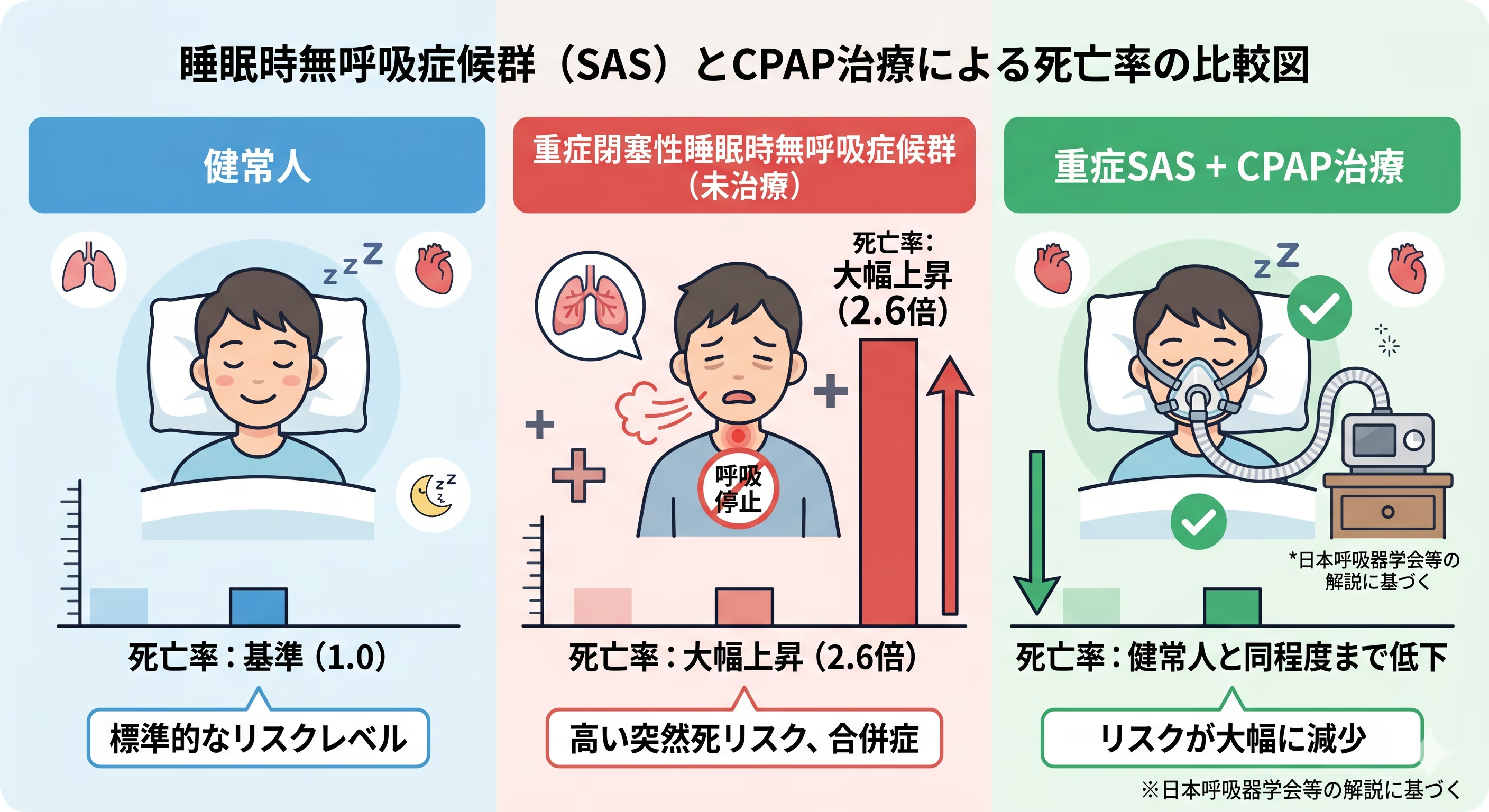
CPAPは、SASによる突然死リスクを下げるために大切な治療です。
日本呼吸器学会は、CPAP治療により死亡率が健常人と同程度まで低下することが明らかと説明しています。また、SASの解説サイトでも、重症閉塞性睡眠時無呼吸症候群の死亡率は健常者の2.6倍で、CPAP治療により死亡率が減少することが報告されているとされています。
つまり、CPAPが危ないのではなく、SASを治療しないことの方が危ない ということです。
ただし、CPAPを使っていれば安心ではない
一方で、CPAPを使っているから100%安心とも言い切れません。
SASのある人には、すでに
- 高血圧
- 動脈硬化
- 心筋梗塞の既往
- 心不全
- 不整脈
などが背景にある可能性が高いからです。国立循環器病研究センターは、SASが高血圧、虚血性心疾患、不整脈、脳血管障害などと関連するとしています。また、不整脈科では、異常な脈は動悸や胸の不快感の原因になるだけでなく、時に生命を脅かす危険な不整脈となる場合があると説明しています。
つまり、CPAP利用はとても大切ですが、睡眠だけでなく、心臓や不整脈の兆候もあわせて見ていくとより安心につながります。
睡眠時無呼吸症候群と不整脈の関係
SASでは、呼吸が止まるたびに酸素が不足し、体は危険を感じて交感神経を強く働かせます。その結果、血圧や脈拍が上がりやすくなり、心臓に負担がかかります。こうした状態が毎晩くり返されることで、不整脈のリスクにも関わると考えられています。国立循環器病研究センターは、SASを循環器疾患の重要な病態修飾因子として捉え、不整脈との関連も明記しています。
ここで大事なのは、「不整脈があるかどうかを自分で判断する」ことではなく、脈の乱れの兆候を見逃しにくくすることです。
たとえば、
- 動悸がある
- 脈が飛ぶ感じがある
- 息切れがある
- 失神しそうになる
- 健康診断で心電図異常を言われたことがある
こうした場合は、睡眠だけの問題として片づけず、主治医や循環器内科に相談することも検討したほうがよいのです。
こんな人は特に注意
次のような人は、SASだけでなく心臓や不整脈の視点も持っておきたいところです。
- CPAPを使っていても眠気やだるさが続く
- 動悸や脈の乱れが気になる
- 息切れがある
- 高血圧、糖尿病、肥満がある
- 家族に突然死した人がいる
- 健康診断で心電図異常を指摘されたことがある
不整脈科の対象疾患には、心房細動、期外収縮、心室頻拍、心室細動などが含まれ、診断法として長時間(24時間や一週間)ホルター心電図が挙げられています。つまり、症状が断続的な場合は、その場の診察だけでなく長時間の記録が役立つことがあります。
受診を考えたいサイン
次のような症状がある場合は、自己判断せず受診も検討したほうが良い場合があります。
- 強い動悸
- 脈が飛ぶ、乱れる感じ
- 息切れ
- 失神、意識が遠のく感じ
- 朝の頭痛が続く
- CPAPを使っても改善しない強い眠気
国立循環器病研究センターのSAS外来では、自宅での簡易検査に加えて、ホルター心電図や心臓超音波検査も行うと案内されています。つまり、睡眠と心臓は別々に切り離すのではなく、必要に応じて一緒に見ていく考え方が実際の診療にもあります。
睡眠と心臓の状態をあわせて見ることが大切
SASの検査だけでは、睡眠中の脈の変化まで十分に見えないことがあります。
逆に、心電図だけでは睡眠中の無呼吸や低酸素まではわかりません。
だからこそ、
睡眠と心臓を別々に考えず、必要に応じてあわせて見ることが大切です。
特に「CPAPを使っていてもまだ不安がある」「受診時にうまく説明できるか心配」という人にとっては、症状や記録を整理しておくことが安心につながります。
最後に、CPAPを使っていても
「睡眠中の状態をもう少し整理したい」
「受診時に伝えやすい記録を残したい」
と感じる人もいます。
そんなときの選択肢の一つが、ホーム心臓ドックproです。自宅で小型心電計を装着し長時間の心電図を計測、結果は専門家の解析レポートで受け取れるサービスで、心臓のほか睡眠やSAS・ストレス兆候の検査にも対応しています。心疾患とSASの早期発見や生活習慣の見直しや、自宅で健康状態を把握して主治医の相談につなげるなど役に立ちます。また、通院の時間がなかなか取れない方でも、自宅で寝ている間に検査ができると好評です。
突然死予防に大切なのはCPAP利用だけでなく総合的に健康状態を把握すること
睡眠に課題をお持ちの方は、「CPAPを使っているから大丈夫」と決めつけすぎず、突然死予防や健康のためには睡眠と心臓の両方から自分の状態を把握することが大切です。
これを機に、ホーム心臓ドックproや通院をうまく組み合わせて、ご自身の睡眠状態とぜひ向き合ってみてください。
参考元
日本呼吸器学会「Q30. CPAP(シーパップ)とはどのような治療法ですか?」
https://www.jrs.or.jp/citizen/faq/q30.html
日本呼吸器学会「睡眠時無呼吸症候群(Sleep Apnea Syndrome:SAS)」
https://www.jrs.or.jp/citizen/disease/i/i-05.html
国立循環器病研究センター「睡眠時無呼吸外来」
https://www.ncvc.go.jp/hospital/section/sas/
国立循環器病研究センター「不整脈科」
https://www.ncvc.go.jp/hospital/section/cvm/arrhythmia/
本記事の医療情報の作成・確認体制・監修
本記事は、心疾患・循環器領域の医療機器メーカーである株式会社ココロミルが運営しています。
内容は、社内の編集チームが作成し、公開前に薬事・品質管理チームが確認しています。
内容確認:株式会社ココロミル 薬事・品質管理チーム
- 薬機法担当/医療機器最高技術責任者(CTO)
総括製造販売責任者・安全管理責任者・管理責任者:岡庭 貴志 - 製造販売業管理監督者:林 大貴
- 国内品質業務運営責任者:深澤 悠祐
- 製造業責任技術者:塩見 百合恵
薬機法・医療広告ガイドラインに配慮し、誤解を招く表現がないようチェックを行っています。
参考にしている主な情報源
本記事の内容は、次のような信頼できる情報を参考にしています。
- 厚生労働省など行政機関の資料・統計・ガイドライン
- 日本循環器学会などの学会が公表する診療ガイドライン・声明
- ピアレビューを経た医学・科学論文
- 大学・公的研究機関の研究成果 など
必要に応じて内容を見直し、重要な更新があれば記事を改訂します。
情報のご利用にあたって
本記事は、心疾患・循環器疾患などに関する一般的な情報提供・啓発を目的としており、
特定の方の診断や治療方針の決定、医療行為の代わりにはなりません。
胸の症状や動悸、不整脈を指摘されたことがある方、体調に不安のある方は、
この記事だけで判断せず、必ず医師・医療機関にご相談ください。
本記事をもとに、自己判断で受診を控えたり、治療・服薬を中止・変更することはお控えください。



