ヘルスケアに関するコラム
2025年11月14日
西田敏行さんの死因「虚血性心疾患」病気の基礎知識や助かるためのハウツーを循環器医師が解説

監修:循環器専門医師 磯谷善隆先生
俳優・西田敏行さんの訃報に接し、西田さんの死因を検索してこのページにたどり着いた方も多いと思います。
このページでは、西田敏行さんの死因として公表された「虚血性心疾患」とはどんな病気なのかを入り口に、症状・前兆サイン、もしものときに命を守る行動、そして日常生活でできる予防・早期発見のポイントまでを、医療情報にもとづいてわかりやすく解説しています。
悲しいニュースを「怖い」で終わらせず、「自分や家族を守る知識」に変えること。そのお手伝いができればと思います。
【結論】西田敏行さんの死因と発表内容
西田敏行さんは2024年10月17日午前6時ごろ、「虚血性心疾患(読み方:きょけつせいしんしっかん)」で亡くなりました(享年76)。当日の状況については、正午過ぎに「自宅のベッドで冷たくなっている」と通報があり、その場で死亡が確認されています。
後述しますが、2003年には、西田さんは心筋梗塞で緊急入院したこともありました。
所属事務所によると、葬儀・告別式は家族葬で行い、「お別れの会」は2025年2月18日に東京都港区の増上寺で行われ、俳優仲間や友人、関係者やファンら約1500人が参列しました。
虚血性心疾患とは?【60秒で理解するこの病気について】
心臓に栄養と酸素を送る冠動脈が、動脈硬化などで狭くなる(狭窄)、あるいは詰まる(閉塞)ことで、心筋への血流が不足する状態の総称です。
代表は、狭心症と心筋梗塞です。
①狭心症とは
狭心症は「一時的に心臓の血流が足りない」状態です。その発作そのものが数分でおさまれば直ちに命が尽きるケースは多くありません。
ただし、狭心症は心筋梗塞の手前にある“警告サイン”でもあります。とくに症状の出方が変わってきた場合(安静時にも出る、長く続く、頻度が増える、強さが増す等)は不安定狭心症へ移っている可能性があり、緊急度が一気に上がると考えてください。国立循環器病研究センターも「不安定狭心症は心筋梗塞の前段階で、突然死の危険が高い」と注意喚起しています。
②心筋梗塞とは
心筋梗塞は、心臓に血液を送る冠動脈が突然つまってしまい、心筋に血液(酸素)が届かなくなる状態です。届かない時間が長いほど心筋の細胞はダメージを受け、やがて壊れてしまいます。つまり、心筋が壊死に向かう緊急事態で、対応のスピードが命を左右します。
もし心筋梗塞を疑う症状が出たら、我慢せずに119番が原則です。救急隊の到着までに反応や呼吸がなければ、周囲の人は胸骨圧迫やAEDの準備を行います。“いかに早く血を通すか”が生存率と後遺症を大きく左右します。
虚血性心疾患の症状とは
症状には様々なパターンがあります。「典型的な症状」「目立ちにくい非典型的な症状」「今すぐ受診が必要なサイン」に分けてお伝えします。
①典型的な症状(狭心症・心筋梗塞に共通)

- 胸の真ん中が圧迫される/締めつけられる感じ
- 重苦しさ、焼けつくような痛み、のしかかられる感じ
- 痛みや重さが左肩・腕・背中・あご・歯・みぞおちへ広がる(放散する)
- 息切れ、冷や汗、吐き気、顔面蒼白、動悸
狭心症では「動いたときに出て、休むと数分でおさまる」ことが多いです。
心筋梗塞は強い症状が長く続く/だんだん強まるのが典型です。
②目立ちにくい(非典型)的な症状

- 強いだるさだけ、または息切れだけ
- 胃の不快感・吐き気・胸やけ様の違和感
- 背中や首・あご・歯の痛みが主で、胸の痛みが弱い/ない
- これまで平気だった家事や階段でいつもよりつらい・ペースが落ちる
高齢の方、糖尿病のある方、女性は胸痛がはっきり出ないことがあり、これらのサインが手がかりになります。
③今すぐ受診・救急要請のサイン
- 強い胸の痛み・圧迫感が10分以上続く、または繰り返し強く出る
- 安静時にも出る/出方が変わった(頻度・強さ・時間が増えた)
- 冷や汗・息切れ・吐き気・顔面蒼白を伴う
- 意識が遠のく、脈が乱れて気分が悪い
この場合は、迷ったら無理をせず受診を。明らかに強い症状が続く・悪化する場合は119番が安全です。
※この回答は一般向けの情報です。持病や服薬状況で判断が変わることがあるため、気になる症状があれば医療機関にご相談ください。
虚血性心疾患の前兆はある?
前ぶれとして労作時の胸の圧迫感や息切れ、肩・あご・歯の痛み、みぞおちの不快感などが現れることがあります。
症状がだんだん長くなる/間隔が短くなる/安静時にも出る/冷や汗を伴うといった変化は、不安定狭心症〜心筋梗塞の手前の可能性があるため、早めの受診が大切です。
なお、高齢者や糖尿病の方では症状がはっきりしないこともあります。典型的な胸の痛みがほとんど出ないまま、病気(虚血性心疾患)が進行してしまうことがあるので、気になったら無理をせず相談しましょう。
虚血性心疾患になったら?突然死から命が助かるには?

いちばん恐ろしいのは、時間との勝負だということです。
①現場では119番or心臓マッサージかAED
心臓の血の流れが止まっている時間が長いほど、心筋のダメージは広がります。「気のせいかも」と様子を見るより、まずは動くことが命を守ります。
胸の強い痛み、冷や汗、吐き気、息が苦しい、顔面が真っ白になる――そんな“いつもと明らかに違う”サインが出たら、迷わず119番を。
もし人が倒れて呼吸がない・反応がないなら、胸骨圧迫=いわゆる「心臓マッサージ」(心肺蘇生〈CPR〉の中心)を行い、止まった心臓の代わりに、胸をリズムよく押して血液を全身に送り続けます。AEDがあれば案内の音声に従います。ここまでが、病院へ届くまでにできる橋渡しです。
②病院での対応
救急車で運ばれた先では、心電図や血液検査(トロポニン)で心筋が傷んでいないかを見極め、詰まった冠動脈が疑わしければカテーテル治療(PCI)で塞がりを内側から広げます。血管の状態によってはバイパス手術が選ばれることもあります。ポイントは、診断と治療のスピード。適切に素早く対応できれば助かる可能性は大きく上がることが示されています(医療機関の報告では、迅速なカテーテル治療で非常に高い救命率が得られたとするものもあります)。
③落ち着いた後は再発防止
落ち着いたあとは、再発を遠ざける時間が始まります。血圧・血糖・LDLコレステロールを整える、禁煙を続ける、医師から出された抗血小板薬などの薬をきちんと飲む、そして心臓リハビリで体力と心臓の働きを無理なく取り戻していく。どれも派手ではありませんが、次の発作を起こさないための“最強のセット”です。今日からできる小さな見直しが、未来の自分の心臓を守ります。
怖いニュースを見て不安になったときこそ、覚えておいてください。
「迷ったら119番」――早く動くことが、いちばんの安心につながります。
虚血性心疾患いざという時の対処法
ここで覚えておくと良い対処法をご紹介します。
①意識が“ある”場合(強い胸痛・冷や汗・息切れなど)
- 姿勢:楽な体勢で安静(半座位=上体を少し起こす姿勢が多くの人で楽)。ベルトやネクタイはゆるめる。歩かせない・階段を移動させない。
- 飲食はNG:水や食べ物、カフェインは与えない。薬の自己処方(家の常備薬)はさせない。処方済みのニトログリセリンが本人にあり、本人が普段通りに使える状態なら、119の指令員の指示に従って使用を検討。
- 情報の整理:症状の始まった時刻、既往歴や内服、アレルギー、本人の名前・生年月日をメモ。救急隊到着時に渡す。
②意識が“ない”/呼吸がない・怪しい場合(心停止の疑い)
胸骨圧迫(心臓マッサージ)を今すぐ開始。AEDが来るまで止めないのが基本です。
- 体勢:硬い床に仰向け。胸の真ん中(乳頭を結ぶ線の真ん中)に手のひらの付け根を置く。
- 押し方:強く・速く・絶え間なく。目安は毎分100~120回、胸が5~6cm沈む深さ。圧迫のたびに胸をしっかり戻す。
- 人工呼吸は必須ではない:自信がなければ胸骨圧迫だけでOK。2人いれば1~2分ごとに交代して質を保つ。
- AEDが届いたら:開けて電源ON→電極パッドを音声案内どおり胸に貼る→離れて解析→「ショック」指示が出たら誰も触れていないことを確認しボタンを押す→直後に胸骨圧迫再開。以後、音声の指示に従う。
③119番通報のコツ(到着を早めるためにできること)
- 場所を明確に:住所・建物名・階数・部屋番号・入口の場所、近くの目印。
- 症状の要点:いつから、どんな症状(胸の痛み・息が苦しい・倒れて反応なし等)、年齢の目安、既往歴や内服が分かればそれも。
- 案内役:可能なら1人は玄関・通りまで出て案内。エレベーターを待たせず乗れるよう配慮。ペットがいれば隔離。
④してはいけないこと(よくあるNG)
- 自家用車で搬送(途中で悪化して対応できなくなる)
- 飲食や鎮痛薬の内服(誤嚥や診断遅れの原因)。
- 症状が軽くなったから様子見(波があっても危険度は下がりません)
- 本人を歩かせる/階段を上らせる(心負担が増します)
⑤到着までの心構え
救急隊やAEDの到着までの数分が、将来の回復を大きく左右します。完璧でなくて大丈夫。「119番」「胸骨圧迫」「AED」のどれか一つでも早く始めれば、助かる可能性は確実に上がります。指令員の声があなたの味方です。スピーカーフォンのまま、指示に沿って一歩ずつ進めましょう。
※このガイドは一般向けです。地域の講習(普通救命講習など)で実技を1回体験しておくと、いざという時に手が自然に動きます。
心疾患は日本の死因第2位――いま知っておきたい「虚血性心疾患」と早めの備え

厚生労働省の最新概況(令和6年〈2024年〉概数)によると、死因の第2位は心疾患(高血圧性を除く)で全死亡の約14.1%、第1位は悪性新生物(約23.9%)です。数字が示すとおり、心臓の病気は決してまれではありません。
その中心にあるのが、冠動脈が狭くなる・詰まることで心筋への血流が不足する虚血性心疾患です。年齢に加えて、高血圧・脂質異常・糖尿病・喫煙・肥満・家族歴・運動不足・強いストレスなどが重なるほど、発症リスクは高まります。
一方で、心疾患は症状がはっきり出にくいことがあり、とくに高齢の方や糖尿病の方では典型的な症状がでにくいとされています。だからこそ、日常生活の中で心電図を“記録”しておくことが、受診のきっかけや、リスクの見落としを防ぎます。
そのサポートに役立つのが、ホーム心臓ドック®などの在宅で心電図を記録できるサービスです。
「ホーム心臓ドックpro」で“いつもの生活のまま”心電図を記録

ホーム心臓ドックproは、就寝中や日常生活の中で心電図を記録できる心電図解析サービスです。キットが届いたら、小型の心電図を胸に貼るだけ。普段どおり過ごしながら、自分の心臓の状態をチェックできます。
この「ホーム心臓ドック®」シリーズは、健康診断では10%にとどまる不整脈検出率に対し、36%という高精度でリスクを可視化。さらに睡眠の質や睡眠時無呼吸症候群、ストレスの兆候まで検知できます。
この検出率は、年齢があがるほど上がります。50代以上は、当検査で半数近くの方が何らかのリスクが検出されます。
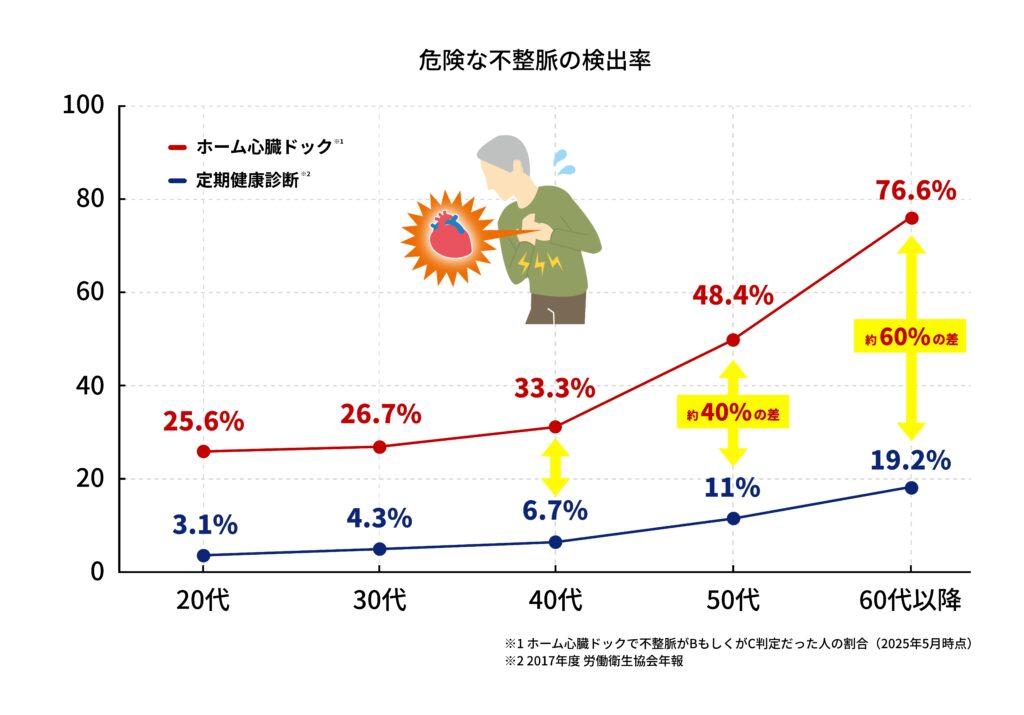
その理由は、健康診断などの30秒程度の検査では、「その時に」異常が出なければ問題なしとされてしまうため。ホーム心臓ドック®であれば、9時間以上の長時間検査を行うので、30秒程度の検査では見逃されやすい不整脈も見つけることができます。
データは臨床検査技師が解析し、数日以内にレポートを返却。万が一異常が見つかれば、医療機関との迅速な連携やオンラインクリニックによる専門医フォローまで自宅で完結します。
この検出率の高さと医療機関への連携で、突然死リスクを大幅に減らせるのです。
虚血性心疾患のリスクがある人の特徴

加齢、高血圧、脂質異常(高LDL)、糖尿病、喫煙、肥満、家族歴などが代表的です。運動不足や強いストレスも影響します。これらのリスクが重なるほど発症確率は上がるため、思い当たる方は生活習慣の見直しと早めのチェックが大切です。
虚血性心疾患の予防と受診の目安
※本節は一般向けの健康情報で、診断や治療は医療機関で行ってください。
①起こさないための一次予防
予防には、まず以下を意識しましょう
・食事は塩分と脂質を控えめにする
・LDLコレステロールを適正に
・禁煙する
・適度な運動をする
・体重を適正に保つ
・血圧と血糖を定期的にチェックしてコントロールする
この基本の積み重ねが、将来の発症リスクを着実に下げます。
②再発させないための二次予防
一度発症した方向けの予防策は、以下を意識しましょう。
・医師の指示に従って抗血小板薬などの内服を継続する
・心臓リハビリで無理のない運動と生活習慣を身につける
・定期受診で数値や症状を確認する
・薬の調整や生活の見直しを続けていく
こうしたことが再発予防の要になります。
虚血性心疾患の検査とは?検査の例
虚血性心疾患(狭心症や心筋梗塞)が疑われたときや、かかった(診断された)あとに、医師が必要に応じて実施する検査には以下のようなものがあります。すべての人が全部受けるわけではなく、症状の出方・タイミング・年齢や基礎疾患などを見て、組み合わせて選ばれます。
①急な胸の痛みなど「いま具合が悪い」とき(救急)
まずは心電図(ECG)で危険な変化がないかを即座に確認し、血液検査(心筋トロポニン)で心筋のダメージが出ていないかを判断します。必要に応じて胸部レントゲンや心エコー(超音波)を行い、心不全の有無や心臓の動きをチェックします。
心筋梗塞が強く疑われれば、詰まった血管を開くために緊急のカテーテル検査(冠動脈造影)→そのまま治療(PCI)へ進みます。
②症状は落ち着いているが「狭心症が心配」など外来で詳しく調べるとき
負荷をかけて心臓の血流不足を探る負荷心電図(運動や薬剤)や、心臓の動き・血流をみる負荷心エコー、心筋シンチ(核医学検査)、心臓MRIなどがあります。血管そのものの狭さを可視化する目的なら冠動脈CTがよく使われます。
画像や負荷検査で「やはり怪しい」となれば、確定診断と治療方針決定のためカテーテル検査(冠動脈造影)を検討します。
③すでにかかったあと(治療後・経過観察)
心筋のダメージや回復具合をみる心エコー、再発リスク管理のための血液検査(コレステロール・血糖・腎機能など)、不整脈の出現を調べるホルター心電図(24時間心電図)などを、状態に合わせて行います。
不整脈についてはこちらの記事もご覧ください。
「虚血性心疾患」と「虚血性心不全」の違い
この2つはよく混同され誤解されがちです。「疾患(病名の集まり)」と「状態(心臓の働き具合)」で分けて考えると分かりやすいです。
虚血性心疾患=心臓の血管(冠動脈)が狭くなる・詰まることで起きる病名の総称
虚血性心不全=そのせいで心臓のポンプ機能が落ちた状態(不全)、病名ではなく“いま心臓が弱っている状態”のこと
医学的には同じ意味ではありません。
たとえば「心筋梗塞(=虚血性心疾患の一つ)をきっかけに心臓が弱り、虚血性心不全という状態になった」という関係になります。
よくある質問(FAQ)
Q. 虚血性心臓突然死の主な原因は?
A. 多くは心筋梗塞に続発する致死性不整脈(心室細動・無脈性心室頻拍)です。迅速なAEDと救急搬送、血管再開通が鍵です。参考:jhf.or.jp+1
Q. 「虚血性心疾患」と「虚血性心不全」は同じ?
A. 同じではありません。前者は病名の総称、後者は心不全という状態を指します。報道表現では混用されることもあるため、医学的には区別して理解しましょう。
Q. 急な胸痛が出たら?
A. 我慢せず119番。冷や汗や息切れ、顔面蒼白を伴う場合は一刻を争います。
西田敏行さんの死因を手がかりに、今から私たちができること
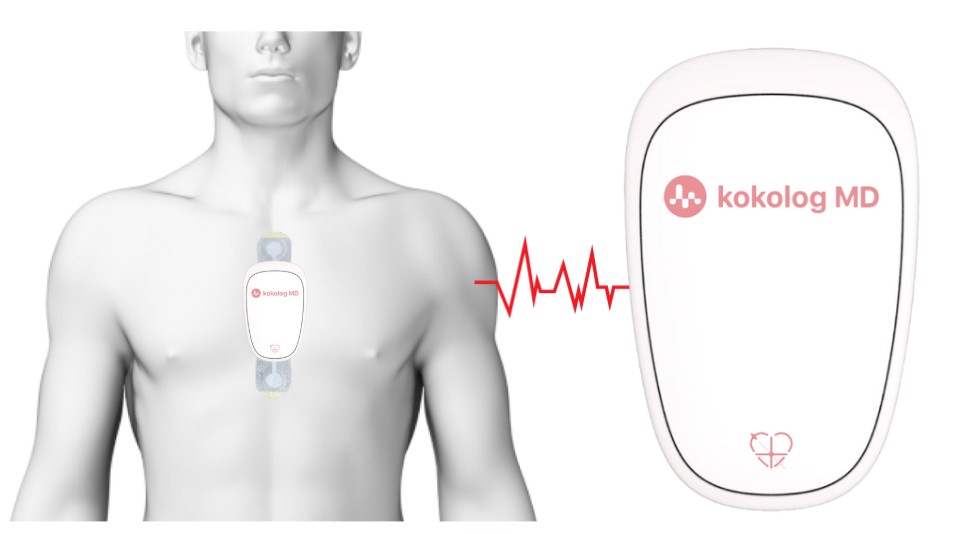
※自宅で手軽にできる心電図検査「ホーム心臓ドック®」などを活用し命を守りましょう。
報道で明らかになった西田敏行さんの死因は虚血性心疾患でした。突然の訃報に触れると、私たちは「自分や家族は大丈夫だろうか」と不安になります。けれど、こうした有名な方の訃報は、命を守る行動を始めるきっかけにもなります。
虚血性心疾患は、生活習慣の見直しと早期受診でリスクを下げられる病気です。血圧・血糖・LDLコレステロールの管理、禁煙、無理のない運動――どれも地味ですが、今日から始められる確かな備えです。症状が出にくいタイプもあるからこそ、日常の記録や定期チェックで受診のタイミングを逃さない工夫も役立ちます。
情報はここで終わりではありません。“気づいた今”が最速の一歩です。ご自身と大切な人のために、今日のうちに動きましょう。それが、次のニュースをただ悲しむだけで終わらせない、私たちの小さくて大きな選択です。
参考・出典(一次情報と医学的信頼ソース)
- 所属事務所コメント:「10月17日午前6時ごろ、病名は虚血性心疾患」(葬儀は家族葬/お別れの会は後日案内)を伝える記事。oricon.co.jp
- 主要報道:TBS NEWS DIG(死因・通報時刻等の要旨)、日刊スポーツ(時系列の詳細)。TBS NEWS DIG+1
- 医療機関コラム(既往歴):JCHO大阪病院コラムPDF(2003年の心筋梗塞で緊急入院、約1か月で退院)。osaka.jcho.go.jp
- 統計(死因第2位):厚生労働省「令和6年(2024)人口動態統計 月報年計(概数)の概況」(心疾患14.1%)。Ministry of Health, Labour and Welfare
- 基礎知識(一般向け解説):日本循環器協会「虚血性心疾患」。j-circ-assoc.or.jp
- 突然死・合併症:日本心臓財団(虚血性心疾患による心不全/突然死の現状)。jhf.or.jp+1
- 在宅スクリーニング:ココロミル「ホーム心臓ドックpro(検出できる不整脈)」等。kokoromil –
免責:本記事は一般的な医療情報をわかりやすく説明したもので、個別の診断や治療に代わるものではありません。症状がある方、検査結果が気になる方は必ず医療機関でご相談ください。
監修医師・執筆体制
監修:循環器専門医師 磯谷善隆先生



