ヘルスケアに関するコラム
2026年5月7日
ストレスで突然死は起こる?心臓・不整脈との関係をわかりやすく解説
「ストレスで死ぬことはあるの?」
「最近ずっと疲れていて、動悸もある。これって大丈夫?」
そんな不安を感じて、このページにたどり着いた方も多いかもしれません。
結論からいうと、ストレスそのものが直接の死因になると単純に言い切ることはできません。
ただし、強いストレスや、長く続くストレスは、血圧の上昇や自律神経の乱れ、不整脈、心筋梗塞、脳卒中などにつながり、結果として突然死の引き金になることがあります。
とくに注意したいのは、ストレスがたまっている人ほど「まだ大丈夫」と無理をしやすいことです。
胸の違和感、動悸、息苦しさ、寝不足、疲れが抜けない状態を放置すると、心臓や血管に負担が積み重なっていくことがあります。
この記事では、ストレスと突然死の関係を、できるだけわかりやすく整理していきます。
ストレスで突然死は起こる?まず知っておきたい結論
まず押さえたいのは、ストレスを感じたその場で、誰もが突然死するわけではないということです。
一方で、ストレスが心臓や血管に悪い影響を与え、突然死につながる病気の背景になることは否定できません。日本心臓財団でも、突然死の多くは心臓性突然死であり、虚血性心疾患などが大きく関わると説明されています。さらに、性格や行動パターン、慢性的なストレスとの関係も取り上げられています。
つまり、「ストレス=即突然死」ではないが、ストレスが心臓や血管を痛めて、突然死のリスクを上げることはあるということです。
なぜストレスで心臓や血管に負担がかかるのか

ストレスが直接の死因になるわけではないが、命に関わる病気の引き金になることがある。
それはなぜなのか?ストレスが影響する心身への状態から分かります。
自律神経が乱れるから
人の体は、自律神経によってバランスを保っています。
ストレスがかかると、体は緊張モードになり、交感神経が強く働きやすくなります。 すると、心拍数が上がり、血圧が上がり、血管も縮みやすくなります。こうした状態が長く続くと、心臓や血管に負担がかかります。
本来なら、休息時や睡眠中は副交感神経が優位になって、心拍や血圧が落ち着きます。
しかし、ストレスが強いとその切り替えがうまくいかず、ずっと体が休みにくい状態になります。これが、だるさ、不眠、動悸、血圧上昇などにつながります。
睡眠不足や過労が重なるから
ストレスが続くと、眠れない、眠りが浅い、夜中に何度も起きる、といったことが起こりやすくなります。
そして睡眠不足は、それ自体が自律神経やホルモンに影響し、生活習慣病リスクを高めます。厚生労働省系の情報でも、慢性的な睡眠不足は精神機能の低下だけでなく、自律神経やホルモン分泌に影響するとされています。
つまり、
ストレス → 不眠や寝不足 → 血圧上昇・心拍上昇・生活習慣の乱れ → 心臓や血管に負担
という流れが起こりやすいのです。
ストレスが関係しやすい病気
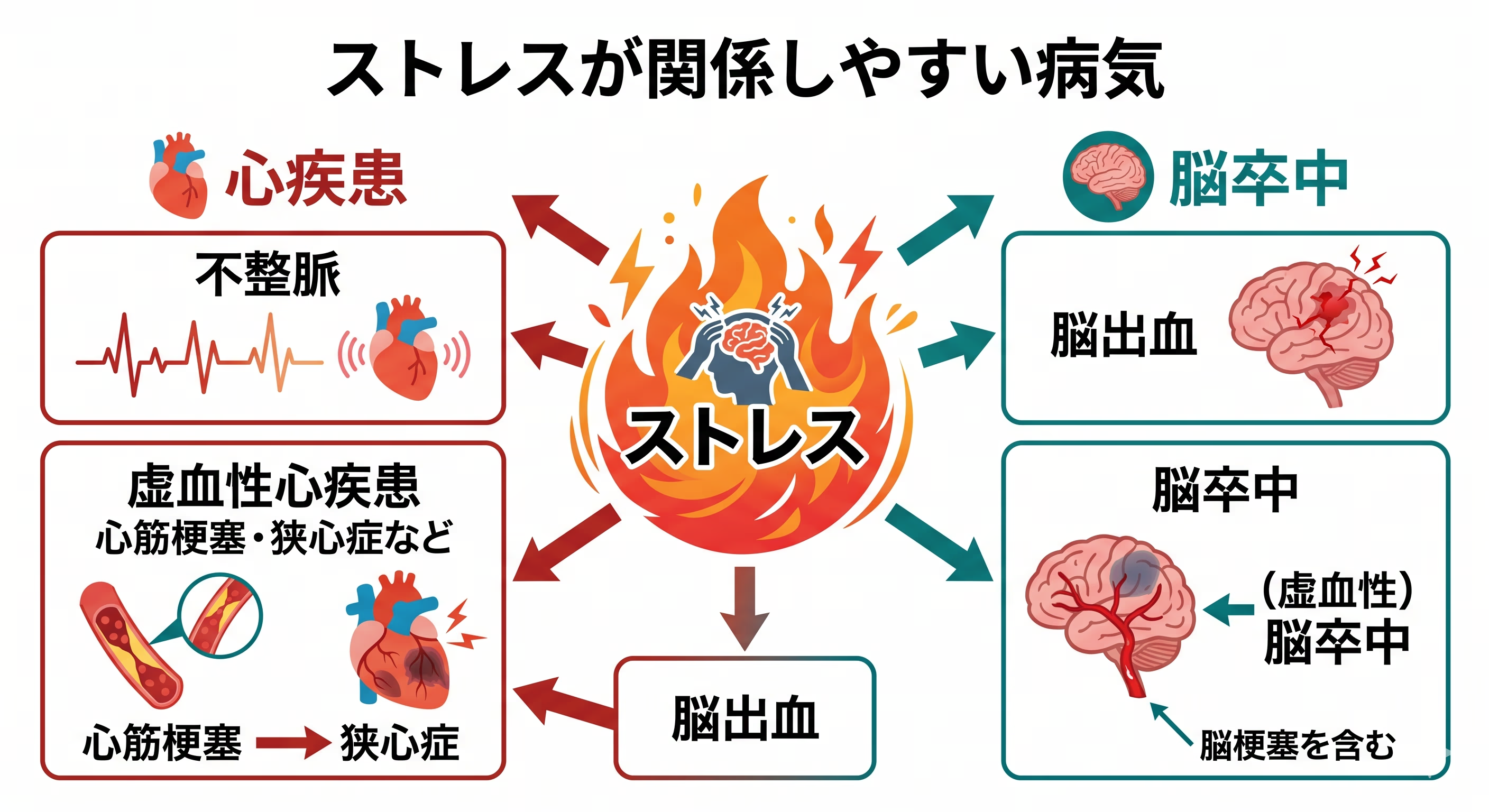
不整脈
不整脈は、脈が速すぎる、遅すぎる、不規則になる状態のことです。
国立循環器病研究センターでも、不整脈は動悸や胸の不快感の原因になるだけでなく、時に命を脅かす危険な不整脈になることがあると案内しています。
ストレスそのものがすべての不整脈の原因とは言えませんが、交感神経が高ぶっている状態では、脈の乱れや動悸を感じやすくなることがあります。
もともと不整脈が起こりやすい人では、ストレス、睡眠不足、過労などがきっかけになって症状が表に出ることもあります。
心筋梗塞・狭心症などの虚血性心疾患
突然死の多くに関係するのが、心臓の血流が悪くなる病気です。
日本心臓財団は、心臓突然死について、急性冠症候群などの心臓虚血発作が原因になることが多いと説明しています。さらに、タイプA行動や慢性的なストレスが心・血管疾患に影響しうることも紹介しています。
ストレスが強い状態では血圧や心拍が上がりやすく、血管への負担が増えます。
その結果、動脈硬化や血管のトラブルが起こりやすくなり、心筋梗塞や狭心症のリスクを高める可能性があります。
脳卒中・脳出血
心臓だけでなく、脳の血管にもストレスは無関係ではありません。
ストレスによって血圧が高い状態が続くと、脳の血管にも負担がかかります。特に高血圧は、脳出血や脳梗塞の重要なリスクです。
そのため、ストレスが長く続く人で、血圧が高め、睡眠不足、喫煙、運動不足などが重なると、突然の脳血管イベントにも注意が必要です。
こんな症状があるときは注意!ストレス由来だと軽視したくない危険サイン
ストレスが強いだけでなく、次のような症状があるときは注意が必要です。
- 動悸がする
- 脈が飛ぶ、乱れる感じがある
- 胸が締めつけられる、圧迫される
- 息苦しい
- めまいがする
- 失神したことがある
- 朝方に強い不調がある
- 強い頭痛やろれつの回りにくさがある
不整脈や心臓の病気は、症状の強さだけで重さを判断できないことがあります。
国立循環器病研究センターでも、不整脈には軽いものから危険なものまであり、診断や治療が重要だとされています。
また、厚生労働省のメンタルヘルス情報でも、ストレスが強いときには、不眠、食欲変化、めまい、イライラ、気分の落ち込みなど、さまざまなサインが出るとされています。
ストレスが強い人ほど見逃しやすい理由
ストレスが続く人は、
「忙しいからそのうち病院に行こう」
「疲れているだけだろう」
「まだ若いし大丈夫」
と考えがちです。
でも実際には、突然死につながる病気の中には、普段は目立つ症状がないものもあります。
とくに不整脈は、いつも出ているとは限らず、健康診断の短い心電図では見つかりにくいこともあります。国立循環器病研究センターでも、不整脈は診断や治療が重要な領域であり、重症化予防の観点からも重要性が増しているとされています。
つまり、「ストレスが多いからこそ、心臓の異常に気づきにくい」 ことがあるのです。
ストレスで突然死しないために・リスクを下げるためにできること
睡眠を削りすぎない
睡眠不足は、ストレスを悪化させるだけでなく、心身のバランスを崩します。
まずは睡眠時間だけでなく、眠りの質も大切にしましょう。
血圧を放置しない
血圧が高い状態が続くと、心臓にも脳にも負担がかかります。
家庭血圧を測る習慣を持つだけでも、変化に気づきやすくなります。
動悸や脈の乱れを軽く見ない
たまにしか起こらない症状でも、記録しておくことが大事です。
いつ、どんな場面で起きたかをメモしておくと、受診時にも役立ちます。
強い胸痛、失神、神経症状はすぐ受診
胸の強い痛み、失神、片側のしびれ、ろれつ障害などは、様子見しない方が安全です。
心筋梗塞や脳卒中など、緊急性の高い病気の可能性があります。
ストレスのサインを無視しない
イライラ、不眠、食欲低下、疲れが抜けない、朝つらい、人に会いたくない。
こうしたサインが続くときは、心だけでなく体にも負担がかかっている可能性があります。早めに休む、相談することが大切です。
気になる症状があるときは、心臓や不整脈の確認も大切
ストレスが強い時期は、動悸や脈の乱れがあっても「疲れのせいかな」で終わってしまいがちです。
しかも、心臓の異常は1日のうちどこで出ているか分からないため、健康診断などの短時間での検査ではつかまえにくいこともあります。
ホーム心臓ドックproは、胸部に小型心電計を貼り付け、睡眠時間を含む9時間以上の長時間計測を行うことで、健康診断(30秒程度の心電図検査)では見逃されやすい不整脈を検出します。さらに、睡眠時無呼吸症候群(SAS)や睡眠の質、ストレス指標も同時に測定可能。
検査データは臨床検査技師が解析し、数日以内にレポートにして返却。
万が一異常が見つかれば、医療機関との迅速な連携やオンラインクリニックによる専門医フォローまで自宅で完結します。
このように、忙しい方でも、異常の兆候にいち早く気づけるためのサポートを行っています。病院に行くのは面倒だけど、自分の健康は気になるという方はぜひチェックしてみてください。
⇒自分の状態を知りたい方はこちら
20代、40~50代の年代別の突然死については以下の記事も参考にしてください。
20代で突然死する人の共通点とは
40代50代で突然死する人の共通点とは
よくある質問(FAQ)
Q1. ストレスだけで突然死することはありますか?
A. ストレスそのものが直接の死因になる、とは言い切れません。
ただし、強いストレスや長く続くストレスは、血圧の上昇・自律神経の乱れ・不整脈・心筋梗塞・脳卒中などにつながり、結果として突然死の引き金になることがあります。
そのため、「ストレスで突然死する」というより、ストレスが心臓や血管の病気を悪化させ、命に関わる状態を招くことがあると考えるのが正確です。
Q2. ストレスで不整脈は起こりますか?
A. はい、起こることがあります。
ストレスが強いと交感神経が過剰に働き、脈が速くなったり乱れたりしやすくなります。
一時的な動悸で済むこともありますが、もともと心臓に負担がある人では、不整脈が悪化することもあります。
「緊張するとドキドキする」だけで終わる場合もあれば、注意が必要な不整脈が隠れている場合もあるため、繰り返すときは確認が大切です。
Q3. ストレスが原因で心筋梗塞になることはありますか?
A. ストレスは心筋梗塞の直接の原因というより、発症しやすい状態をつくる要因のひとつです。
強いストレスがかかると、血圧や心拍数が上がり、血管にも負担がかかります。
さらに、睡眠不足、喫煙、飲酒、食生活の乱れが重なると、心筋梗塞のリスクは高まりやすくなります。
もともと高血圧や脂質異常症、糖尿病がある人は特に注意が必要です。
Q4. ストレスと脳卒中には関係がありますか?
A. はい、関係があります。
ストレスが続くと血圧が上がりやすくなり、脳出血や脳梗塞のリスクを高めることがあります。
また、生活習慣の乱れや睡眠不足が加わると、血管への負担はさらに大きくなります。
ストレスだけが原因とは限りませんが、脳卒中の危険因子を悪化させる要素として無視できません。
Q5. ストレスで起こる動悸は放置しても大丈夫ですか?
A. 一時的なもので、休むと治まることもあります。
ただし、次のような場合は放置しないほうが安心です。
- 動悸を何度もくり返す
- 脈が飛ぶ感じが続く
- 胸の痛みや圧迫感がある
- 息苦しさ、めまい、失神がある
- 夜間や明け方に強く出る
こうした症状があるときは、単なるストレス反応ではなく、不整脈や心臓の病気が隠れていることもあります。
Q6. ストレスによる危険なサインには何がありますか?
A. 次のようなサインは注意が必要です。
- 胸の痛み、締めつけ感
- 強い動悸、脈の乱れ
- 息切れ
- めまい、ふらつき
- ろれつが回らない
- 手足のしびれや力が入らない
- 今までにない強い頭痛
- 失神、意識が遠のく感じ
こうした症状は、ストレスだけでなく心筋梗塞・不整脈・脳卒中のサインのことがあります。
急な症状が出たときは、ためらわずに救急受診を考えてください。
Q7. ストレスが多い人はどんな病気に気をつけるべきですか?
A. 特に注意したいのは、次のような病気です。
- 不整脈
- 虚血性心疾患(心筋梗塞・狭心症など)
- 脳卒中
- 脳出血
- 高血圧
ストレスが長く続くと、自律神経や血圧、睡眠の質に影響し、これらの病気のリスクを高めることがあります。
Q8. ストレスが多い人はどのタイミングで受診したらいいですか?
A. 目安は「ただ疲れているだけでは説明しにくい症状」があるときです。
たとえば、
- 動悸や脈の乱れが続く
- 血圧が高い状態が続く
- 胸の違和感がある
- 強い睡眠不足やいびきがある
- 朝起きたときからだるい
- 健康診断で不整脈や血圧異常を指摘された
このような場合は、早めに相談したほうが安心です。
ストレスのケアだけでなく、心臓や血管の状態を確認する視点も大切です。
Q9. ストレスによる突然死を防ぐには何をすればいいですか?
A. 大切なのは、ストレスをゼロにすることではなく、心臓や血管に負担がたまりにくい状態をつくることです。
具体的には、
- 睡眠不足を放置しない
- 高血圧、糖尿病、脂質異常症を放置しない
- 喫煙を見直す
- 動悸や脈の乱れを我慢しない
- 健康診断で指摘された異常をそのままにしない
こうした基本の積み重ねが、突然死の予防につながります。
Q10. ストレスが多くて病院に行くほどではないけれど不安なときはどうすればいいですか?
A. 症状がはっきりしない段階でも、体の状態を知っておくことは大切です。
とくに、脈の乱れ・夜間の不調・睡眠中の異常は短時間の健診では分かりにくいことがあります。
「まだ受診するほどではないかも」と思う段階でも、まずは状態を見える化しておくと、必要な受診判断につながりやすくなります。
まとめ
ストレスだけで、誰もがそのまま突然死するわけではありません。
ただし、強いストレスや慢性的なストレスは、自律神経の乱れ、血圧上昇、不整脈、心筋梗塞、脳卒中などを通して、突然死のリスクを高めることがあります。
特に注意したいのは、次のような人です。
- ストレスが長く続いている
- 睡眠不足や過労がある
- 動悸や脈の乱れがある
- 血圧が高い
- 胸の違和感や息苦しさがある
- 「まだ大丈夫」と無理を続けている
不安をあおりすぎる必要はありません。
でも、軽く見すぎるのも危険です。
ストレスをゼロにすることより、ストレスのサインに早く気づいて、体の異変を放置しないこと。
それが、突然死を遠ざける第一歩です。
参考元
日本心臓財団「心臓突然死」
https://www.jhf.or.jp/check/term/word_s/sdc/
日本心臓財団「心臓病や突然死と性格や行動(タイプA)が関係するって本当?」
https://www.jhf.or.jp/topics/2014/000907/
国立循環器病研究センター「不整脈」
https://www.ncvc.go.jp/hospital/pub/knowledge/disease/arrhythmia/
国立循環器病研究センター「不整脈科」
https://www.ncvc.go.jp/hospital/section/cvm/arrhythmia/
国立循環器病研究センター「不整脈センター」
https://www.ncvc.go.jp/hospital/section/center/arrhythmia_center/
厚生労働省関連サイト「ストレスって何?」
https://www.mhlw.go.jp/kokoro/youth/stress/kokoro/kokoro_01.html
厚生労働省関連サイト「ストレスのサイン」
https://www.mhlw.go.jp/kokoro/youth/stress/kokoro/kokoro_03.html
e-ヘルスネット関連「ノルアドレナリン / ノルエピネフリン」
https://kennet.mhlw.go.jp/information/information/dictionary/heart/yk-047.html
e-ヘルスネット関連「睡眠と生活習慣病との深い関係」
https://kennet.mhlw.go.jp/information/information/heart/k-02-008.html
本記事の医療情報の作成・確認体制・監修
本記事は、心疾患・循環器領域の医療機器メーカーである株式会社ココロミルが運営しています。
内容は、社内の編集チームが作成し、公開前に薬事・品質管理チームが確認しています。
内容確認:株式会社ココロミル 薬事・品質管理チーム
- 薬機法担当/医療機器最高技術責任者(CTO)
総括製造販売責任者・安全管理責任者・管理責任者:岡庭 貴志 - 製造販売業管理監督者:林 大貴
- 国内品質業務運営責任者:深澤 悠祐
- 製造業責任技術者:白築 直樹
薬機法・医療広告ガイドラインに配慮し、誤解を招く表現がないようチェックを行っています。
参考にしている主な情報源
本記事の内容は、次のような信頼できる情報を参考にしています。
- 厚生労働省など行政機関の資料・統計・ガイドライン
- 日本循環器学会などの学会が公表する診療ガイドライン・声明
- ピアレビューを経た医学・科学論文
- 大学・公的研究機関の研究成果 など
必要に応じて内容を見直し、重要な更新があれば記事を改訂します。
情報のご利用にあたって
本記事は、心疾患・循環器疾患などに関する一般的な情報提供・啓発を目的としており、
特定の方の診断や治療方針の決定、医療行為の代わりにはなりません。
胸の症状や動悸、不整脈を指摘されたことがある方、体調に不安のある方は、
この記事だけで判断せず、必ず医師・医療機関にご相談ください。
本記事をもとに、自己判断で受診を控えたり、治療・服薬を中止・変更することはお控えください。



