ヘルスケアに関するコラム
2025年9月26日
一番危ない不整脈は?結論は心室細動!今すぐ受診の目安・症状・治療を循環器医師が解説
不整脈と聞くと不安になりますよね。この記事では「一番危ない不整脈」をご紹介しつつ、迷ったときの行動目安を詳しく解説します。 読み終えるころには、どの症状で受診すべきか、そして日常で何を気をつければよいかが自然と分かるはずです。
まず結論:最も危ない不整脈は「心室細動」

結論としては、「一番危ない不整脈」は心室細動です。
心室細動は、心臓の下半分(心室)がブルブル震えるだけで血液を送り出せなくなる状態です。何もしないと数分で脳がダメージを受ける緊急事態。発見したら胸骨圧迫(心臓マッサージ)とAEDによる電気ショックが救命の要になります。
ここが大事! 迷っている時間はありません。意識がない・呼吸がないときは119通報とAEDを最優先で。
「今すぐ119?」「様子見?」受診・救急の目安
不整脈らしき症状や危険な症状が出たとき、救急車を呼ぶか・様子を見るかで迷う瞬間があります。命を守るためにも、判断の軸を持っておきましょう。
すぐに119のサイン!不整脈による突然死の前兆かも
●突然の失神・意識がもうろう
●強い胸の痛み・圧迫感が数分以上つづく
●急な息切れや呼吸が苦しい
●顔色が悪い、冷や汗、会話ができない など
迷ったら#7119
「救急車を呼ぶべき?」と迷う時は、#7119(救急安心センター)に電話。看護師や医師等が受診の要否やタイミングを助言してくれます(実施地域は順次拡大中)。
参考:Fire and Disaster Management Agency
不整脈で息苦しい方はこちらの記事もご覧ください↓
【医師が解説】不整脈で息苦しいのは危険?見逃せない症状とタイプ別リスク!心房細動・心室性期外収縮もチェック
危険度の目安(代表的な不整脈)
種類ごとの“危なさ”をざっくり把握しておくと、もしもの時に落ち着いて行動できます。
| 危険度 | 不整脈 | 何が起こる? | よくあるサイン | 初期対応の考え方 |
| 最重度 | 心室細動(VF) | 心臓が血を送れず循環停止 | 突然の意識消失・呼吸停止 | 119→胸骨圧迫→AED。現場の除細動が最優先。JRC 日本蘇生協議会 – |
| 最重度 | 無脈性/持続性 心室頻拍(VT) | 脳への血流低下→VF移行も | 動悸・めまい・失神 | 119/AED(無脈時)。専門治療が必要。JRC 日本蘇生協議会 – |
| 重度 | 高度~完全房室ブロック(重い徐脈) | きわめて遅い脈→失神・心停止 | ふらつき・失神 | 早急に受診。ペースメーカーを検討。Japan Heart Foundation |
| 条件次第で危険 | トルサード・ド・ポワント(QT延長) | 多形性VT→VFに移行 | 動悸・失神 | 薬・電解質の是正など緊急対処。MSD Manuals |
| 長期的に要注意 | 心房細動(AF) | 脳梗塞リスク↑(約5倍) | 動悸・息切れ/無症状も | 抗凝固や心拍・洞調律の管理が大切。公益社団法人 日本脳卒中協会 |
※表はあくまで、一般向けの目安です。自己判断は禁物。症状が強い・気になるときは早めに医療機関へ。
症状でもチェック!「危ないサイン」と「様子見で悩みやすいサイン」
また、危ない症状かどうかを、「症状ベース」で覚えておくと、いざという時に役立ちます。
●危ないサイン:失神、強い胸痛、急な息切れ、意識が遠のく、会話が難しい——この場合は119。
●受診を考えたいサイン:繰り返す動悸、脈が極端に速い/遅い感じ、動悸にふらつきが伴う、胸の不快感が続く など。
上記に当てはまらない場合でも、「いつもと違う」「嫌な感じがする」そんな小さな違和感も、体からの大切なサインです。過信せずに、検査や受診を検討しましょう。 では、その「いつもと違う」=体からのSOSは、なぜ起こるのか?次の章では、原因と背景を解説します。
不整脈はなぜ起こる?──背景にある病気や生活習慣
原因を知ることは、予防の第一歩です。
●心臓の病気:心筋梗塞の後、心筋症、弁膜症などは致死的な心室性不整脈の土台になりやすい。
●薬や電解質の乱れ:一部の薬(QT延長を起こし得る薬)や低カリウム・低マグネシウムなどでトルサード・ド・ポワントが起きることがあります。
●加齢・高血圧・糖尿病:とくに心房細動の土壌になり、脳梗塞リスクに直結します。
思い当たる点がある方は、生活や薬を見直す必要があるかもしれません。必要に応じて、検査も検討しましょう。次は検査で分かることを解説します。
不整脈の検査では何がわかる?安心して受けられる検査の種類と目的
検査は怖いものではなく、安心のための道しるべ。不整脈は、命に関わる場合があります。嫌がらずに、必要に応じて検査を検討しましょう。
1)心電図(12誘導)
心臓の電気活動を12方向から記録し、不整脈、心臓肥大、心筋梗塞などの心疾患、電解質異常など、心臓の状態を包括的に把握するために用いられます。
2)ホルター心電図
胸に小さな機器をつけて日常生活の中で9時間~24時間心電図を記録します。症状がなくても出る不整脈も取りこぼしにくく、1日の心拍の流れや変化がわかるので、治療の効き目を見るのにも役立ちます。
3)イベントレコーダー
症状が出た時または自動検出で心電図を保存します。数日に1回などめったに起きない発作を長い期間で捉えやすく、「動悸を感じた瞬間の心電図」を残せるので症状との関係をはっきりさせやすいのが利点です。
4)心臓超音波(心エコー)
心臓の動きや形、弁の逆流・狭さを確認します。心不全・弁膜症・心筋症などの関与やポンプ力を評価し、治療前後の比較にも役立ちます(所要20〜40分)
5)血液検査
電解質(K・Mg・Na)や甲状腺ホルモン、腎肝機能・炎症・貧血を調べ、不整脈や動悸の原因となり得る異常を見つけます。薬の副作用チェックにも有用。
こうした検査を組み合わせて総合評価し、危険度と治療方針を決めます。
治療の全体像(救急~再発予防まで)
不整脈の治療法はさまざまですが、治療の大きな目的は、不整脈をうまく抑え込み、将来的な心臓のトラブルを防ぐことです。
1)救急の場面(VF/無脈性VT)
電気的除細動(AED)+質の高い胸骨圧迫が救命の要です。
2)薬物療法
β遮断薬や抗不整脈薬などを症状・危険度・副作用のバランスで使い分けます(医師の指示に必ず従いましょう)。
3)カテーテルアブレーション
不整脈の原因となる回路や異常興奮部位をカテーテルで焼灼し、根治や症状軽減をめざします。
4)植込み型除細動器(ICD)
生命を脅かす心室性不整脈の既往や強い発生リスクがある方では、体内に小型の除細動器(ICD)を入れて突然死を防ぎます。
5)ペースメーカー(重い徐脈)
高度~完全房室ブロックなど、脈が極端に遅いタイプではペースメーカーが有効です。
6)心房細動の脳梗塞予防(とても大切)
心房細動があると脳梗塞のリスクが約5倍に。抗凝固療法(血栓予防の薬)や、心拍・洞調律のコントロールで合併症を防ぎます。 治療法は原因や患者さん一人ひとりの体調や背景によって選び方が変わります。治療はオーダーメイドです。
「心房細動」は「今すぐ致死的」ではないが脳梗塞が大問題
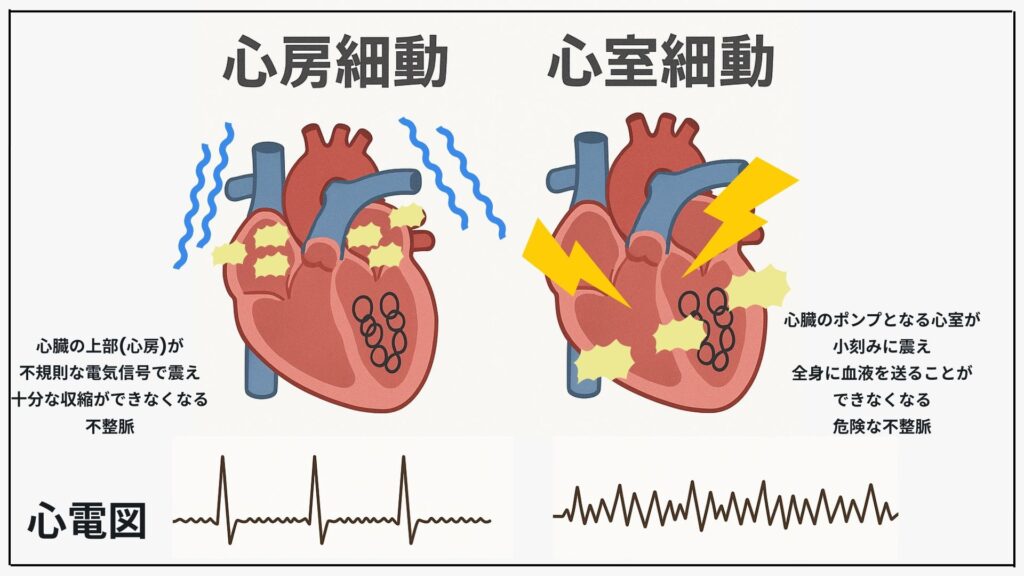
ここで、多くの方が心配される心房細動を少し深掘りしておきます。 名前はよく聞くけれど、実は誤解の多い不整脈が「心房細動」です。 心房細動とは、心臓の上の部屋(心房)がバラバラな合図で細かく震えてしまい、きちんと血液を送り出せなくなる不整脈です。そのため、脈が不規則になり、速くなることもあります。。 突然死の主因になることは多くありませんが、脳梗塞のリスクが高いのが最大の注意点です。
心房細動が脳梗塞リスクが高い理由
心房細動は、他の不整脈よりも脳梗塞リスクが明確に高い不整脈です。
●心房が細かく震えて血液を十分に送り出せないため、心房内(特に左心耳)に血液が滞留し、血栓(血の塊)ができやすくなる。
●その血栓が血流に乗って脳の血管を詰まらせると、心原性脳梗塞(心臓が原因で起きる脳梗塞)を引き起こします。
●心房細動による脳梗塞は、他のタイプよりも重症になりやすいことが知られています。
●心房細動を持つ人は、持たない人に比べて脳梗塞リスクが約4〜5倍高いとされています。
●日本脳卒中学会や欧米の循環器学会のガイドラインでも、心房細動は脳梗塞の主要な危険因子と明記されています。
他の不整脈との比較と予防のポイント
上室性期外収縮(PAC)や心室性期外収縮(PVC)など、一過性で構造的な問題を伴わない不整脈は、脳梗塞リスクを大きく高めることは通常ありません。
また、心房粗動(atrial flutter)も脳梗塞リスクを伴いますが、一般には心房細動ほど高くはありません。
心房細動のリスクがある方は、抗凝固療法や心拍・洞調律の管理、生活習慣の改善など、脳梗塞予防を目的とした治療や管理が特に重視されています。
また、合併症を防ぐことがとても大切です。 怖がりすぎず、でも軽視せず。予防とコントロールで安心に近づけます。
命を脅かす不整脈が心配!生活でできる予防と再発予防のヒント
毎日の小さな工夫が、将来の大きな安心につながります。できることから一歩ずつ。“続けられる”がいちばんの特効薬です。
●お酒・カフェインの摂りすぎに注意、禁煙を。
●脱水・睡眠不足を避ける(電解質の乱れ・自律神経の乱れを防ぐ)。
●高血圧・糖尿病のコントロールを丁寧に。
●新しい薬を始めたら動悸・ふらつきが増えないか注意(お薬手帳を活用)。
●検診や指示された通院を無理なく継続。
ちょっとした積み重ねが、“危ない不整脈を遠ざける力”になります。できるところから、始めましょう。
一番危ない不整脈・心室細動リスクに備えるという選択を 【在宅型心電図検査 ホーム心臓ドックpro】


心臓リスクは健康診断では見つかりにくい!その理由とは
心疾患は、日本人の死因の中で2位、世界的には1位とされており、多くの命を脅かしている重大な疾患です。
特に突然死の原因のひとつである「不整脈」は、自覚症状がないまま進行することも少なくありません。
しかし、一般的な健康診断での心電図検査はわずか30秒。症状が現れない時間帯に検査を受けた場合、一度も異常が記録されないまま見逃されてしまうこともあります。
こうした背景から、長時間・在宅での心電図測定が注目を集めています。ココロミルが提供する「ホーム心臓ドックpro」は、超小型の専用心電計を胸に貼って、普段通りの生活を送るだけで検査が完了する新しいスタイルのサービスです。
・検査時間は9〜24時
→ 睡眠中や日常生活で胸に貼るだけ。予測できない不整脈を逃さずキャッチ
・医療機関連携の精密解析
→臨床検査技師による解析、必要に応じてオンラインクリニックや医療相談も可能
・不整脈だけでなく、睡眠状態やストレス指標も測定
→ 心臓に負荷をかける睡眠時無呼吸症候群やストレス状態も同時にチェック
実際にこの検査で「経過観察」や「要受診」とされた方の割合は36%(3人に1人)にのぼります。
これは、従来の健診による検出率(約10%)に比べて高い精度を実現しています。 検査は通院不要・税込12,100円〜と導入しやすく、現在では全国の自治体や企業の健康増進施策でも導入が進められています。ホーム心臓ドック®シリーズについて詳しくはこちら
よくある質問(FAQ)
Q1. 緊急性が高く、命に関わる不整脈は?
A. 「心室細動」や「心室頻拍」などの「致死性不整脈」です。数秒で意識を失い、放置すると突然死につながる危険な状態です。激しい動悸・胸の痛み・呼吸困難・急なめまいや失神・耐え難い疲労感があるときは、直ちに救急車を呼ぶか、専門医を受診してください。
Q2. 不整脈の原因は水分不足ですか?
A. 生理的な不整脈や期外収縮は、健康な人にも起こりうる現象です。たとえば、睡眠不足では体がしっかり休めず、水分不足では血液量が減るため、心臓は全身に血液を送ろうとより多くポンプ運動を行います。その結果、不整脈が起きることがあります。
また、年齢を重ねるにつれて、脈が一時的に遅くなる(徐脈)や速くなる(頻脈)だけでなく、脈が時々飛ぶように感じる現象も起こりやすくなります。
Q3. 心房細動はどのくらい危険?
A. いきなり致命的になることは多くありませんが、脳梗塞のリスクが約5倍。予防(抗凝固)がとても大切です。
Q4. ストレス性不整脈の症状は?
A. ストレス性不整脈の代表的な症状は動悸(ドキドキする感覚や脈が抜けるような感覚)です。これは、自律神経のバランスが崩れることで心拍数が増加したり、脈の間に期外収縮(本来のリズムとは別の拍動)が入り込んだりするために起こります。
重いケースでは、息切れ、胸部の痛み、めまい、吐き気、失神(短時間の意識消失)といった症状が出ることもあります。
Q5. 心配のいらない不整脈とは?
心配のない不整脈とは、代表的なものに期外収縮や洞性不整脈があり、これらは健康な人でも見られることがあります。
症状がほとんどなく、めまいや息切れ、失神などがなければ、特別な治療を必要としない場合が大半です。
とはいえ、不整脈が気になるときは、心電図検査で確認したり、専門医の診察を受けておくと、より安心して過ごせます。
まとめ
心室細動は緊急性の高いケースが多いため、最低限以下は覚えておくとよいでしょう。
●最も危ないのは心室細動。119/AEDが最優先。
●判断に迷えば#7119。
●心房細動は脳梗塞対策が命。
検査と治療には選択肢があり、適切な対処で日常生活を守れます。 不安を一人で抱え込まず、気になったときが受診のタイミングです。 あなたの不安に寄り添いながら、私たちは分かりやすい医療情報をお届けしていますので、他の記事もぜひご覧ください。
参考・公的情報
- 日本蘇生協議会「JRC蘇生ガイドライン2020」:一次救命(BLS)・AEDの基本。JRC 日本蘇生協議会 –
- 総務省消防庁「#7119(救急安心センター)」の解説。Fire and Disaster Management Agency
- 日本脳卒中協会:心房細動は脳梗塞リスク約5倍の啓発情報。公益社団法人 日本脳卒中協会
- MSDマニュアル(プロフェッショナル版):QT延長・トルサード・ド・ポワントの基礎知識。MSD Manuals
- 日本心臓財団:房室ブロック・洞不全とペースメーカーの解説。Japan Heart Foundation
- MSDマニュアル(家庭版):ICD(植込み型除細動器)のしくみと対象。
本記事の医療情報の作成・確認体制
本記事は、心疾患・循環器領域の医療機器メーカーである株式会社ココロミルが運営しています。
内容は、社内の編集チームが作成し、公開前に薬事・品質管理チームが確認しています。
内容確認:株式会社ココロミル 薬事・品質管理チーム
-
- 薬機法担当/医療機器最高技術責任者(CTO)
総括製造販売責任者・安全管理責任者・管理責任者:岡庭 貴志
- 薬機法担当/医療機器最高技術責任者(CTO)
-
- 製造販売業管理監督者:林 大貴
-
- 国内品質業務運営責任者:深澤 悠祐
-
- 製造業責任技術者:塩見 百合恵
薬機法・医療広告ガイドラインに配慮し、誤解を招く表現がないようチェックを行っています。
参考にしている主な情報源
本記事の内容は、次のような信頼できる情報を参考にしています。
-
- 厚生労働省など行政機関の資料・統計・ガイドライン
-
- 日本循環器学会などの学会が公表する診療ガイドライン・声明
-
- ピアレビューを経た医学・科学論文
-
- 大学・公的研究機関の研究成果 など
必要に応じて内容を見直し、重要な更新があれば記事を改訂します。
情報のご利用にあたって
本記事は、心疾患・循環器疾患などに関する一般的な情報提供・啓発を目的としており、
特定の方の診断や治療方針の決定、医療行為の代わりにはなりません。
胸の症状や動悸、不整脈を指摘されたことがある方、体調に不安のある方は、
この記事だけで判断せず、必ず医師・医療機関にご相談ください。
本記事をもとに、自己判断で受診を控えたり、治療・服薬を中止・変更することはお控えください。



